De Schijf van Vijf is hét advies van de overheid voor gezond en duurzaam eten in Nederland. Maar de overheid wil het voedselsysteem verder verduurzamen en stuurt daarom aan op een eiwittransitie: minder eiwit eten, waarvan een groter deel plantaardig eiwit. Dit kan gevolgen hebben voor de volksgezondheid, met name bij kwetsbare groepen.
Tekst: dr. Stephan Peters, Jacco Gerritsen, Jolande Valkenburg (NZO, Den Haag), dr. Cecile Singh-Povel (FrieslandCampina, Amersfoort), prof.dr.ir. Thom Huppertz (Wageningen University Research, Wageningen; FrieslandCampina, Amersfoort)
Een van de bekendste adviezen om gezonder en duurzamer te eten is om meer plantaardige en minder dierlijke producten te eten. Deze richtlijn is ook meegenomen bij de ontwikkeling van de Schijf van Vijf. De overheid zet – naast informatie via de Schijf van Vijf – ook in op een eiwittransitie om mensen nog duurzamer te laten eten. Een eiwittransitie is echter iets anders dan een voedseltransitie. In dit artikel wordt ingegaan op de verschillen tussen een eiwitten een voedseltransitie en op mogelijke gezondheidsgrenzen waar we met een eiwittransitie tegen aan kunnen lopen.
Voedseltransitie
De Richtlijnen goede voeding en de Schijf van Vijf raden Nederlanders aan om ten opzichte van het huidige voedingspatroon meer groente en fruit te eten, respectievelijk 250 gram groente en 2 stuks fruit per dag. Een voedingspatroon dat deze groenteen fruitrichtlijn volgt, is gezonder en over het algemeen duurzamer. De huidige gemiddelde consumptie van groente en fruit ligt namelijk aanzienlijk lager. In Nederland eten we dagelijks gemiddeld ongeveer 145 gram groente en 130 gram fruit (iets meer dan 1 stuk).(1) Daarnaast raadt het Voedingscentrum aan om onder andere minder vlees te eten, de zuivelinname niet te veranderen, meer peulvruchten en elke dag een handje noten te eten. Kortom, gezonder en duurzamer eten volgens de Schijf van Vijf wordt ingevuld op basis van voedingsmiddelen.

Eiwittransitie
De Nederlandse overheid geeft ook op andere manieren invulling aan het verduurzamen van het voedselsysteem en onze consumptie. In de Transitie-agenda Biomassa en Voedsel van 2018 worden hiervoor verschillende oplossingen aangedragen, zoals het meer circulair maken van de landbouw, het verminderen van voedselverspilling en een eiwittransitie naar meer plantaardige of nieuwe eiwitbronnen. (2) Naar de eiwittransitie wordt vanuit twee richtingen gekeken: naar de productiekant en naar de consumptiekant. Voor verandering aan de productiekant wordt gepleit voor meer innovatie en ontwikkeling van plantaardige en nieuwe alternatieve eiwitten, zoals bijvoorbeeld die van insecten. Als het gaat om de ‘plantaardige consumptietransitie’ wordt ingezet op twee aspecten:
- Vermindering van de totale eiwitconsumptie met 10-15%.
- Omkering van de verhouding dierlijk- plantaardig eiwit van 60-40% naar 40-60%.(2)
Het Voedingscentrum streeft op korte termijn naar een 50/50-verhouding voor dierlijk en plantaardig eiwit, ingevuld volgens de Schijf van Vijf-voedingsmiddelen. Dit vraagt bij veel mensen al veel aan gedragsverandering. Over deze verschuiving zegt het Voedingscentrum: ‘Als iedereen een voedselpatroon van 50% dierlijk en 50% plantaardig eiwit zou hebben, in lijn met de aanbevelingen van de Schijf van Vijf, kan dat de milieu-impact uitgedrukt in broeikasgasemissies van het voedingspatroon met ongeveer 10 tot 13% verlagen’. Verder gaan dan een 50/50-verhouding is wat betreft het Voedingscentrum vanuit gezondheidsoogpunt nog niet aan de orde. Hiervoor is volgens het Voedingscentrum meer inzicht nodig in de effecten op de gezondheid en het milieu.(3) In dit artikel gaan we in op de verschillende gezondheidsaspecten van een eiwittransitie.
In 2020 zal het kabinet de Nationale Eiwitstrategie presenteren om de productie van plantaardige eiwitten en het benutten van eiwitten en reststromen te vergroten.
Duurzaam versus gezond
De eiwittransitie-agenda van de overheid is met name afkomstig van het ministerie van landbouw, natuur en voedselkwaliteit en zet in op vermindering van de inname van eiwit in totaal en op een transitie naar de inname van meer plantaardige eiwitten. Deze visie is enkel en alleen gericht op eiwit en daarmee structureel anders dan de visie van de Gezondheidsraad en het Voedingscentrum, die elke transitie met voedingsmiddelen invullen in plaats van met macronutriënten zoals eiwit. Het Nederlands beleid ten aanzien van gezondheid gaat uit van een integrale en holistische kijk op voeding, vanuit voedingsmiddelen en niet vanuit voedingsstoffen. Om die reden zou de eiwittransitie- agenda door de Gezondheidsraad moeten worden getoetst. Hierbij moet gekeken worden of een beleid gericht op een vermindering van de eiwitinname leidt tot gezondheidsrisico’s. In de komende alinea’s zoomen we in op relevante factoren bij een eiwittransitie, zoals eiwitkwaliteit en -vervanging.
Eiwitkwaliteit
De kwaliteit van eiwitten verschilt en is afhankelijk van de bron. Dierlijke eiwitten bevatten vaak meer essentiële aminozuren en in een gunstigere verhouding dan plantaardige eiwitten. Bovendien worden dierlijke eiwitten vaak beter verteerd.(4) Dit betekent dat als je een voedingspatroon gaat wijzigen naar een meer plantaardig patroon hiermee rekening gehouden moet worden. Echter, volgens het Voedingscentrum geldt dat als je eet volgens de Schijf van Vijf en bijvoorbeeld vlees vervangt door noten, peulvruchten, zuivel en ei je voldoende eiwitten binnenkrijgt. Verder opschuiven naar een meer plantaardig voedingspatroon kan problemen geven. Het meest extreme voorbeeld van zo’n verandering is een veganistisch voedingspatroon. Veganisten moeten volgens het Voedingscentrum meer eiwit consumeren, namelijk 20% tot 30% meer.(3) Let wel: bij een veganistisch voedingspatroon zijn er meer aandachtspunten dan alleen het binnenkrijgen van voldoende eiwit, bijvoorbeeld het slikken van voedingssupplementen. Voor meer informatie hierover verwijzen we naar de website van het Voedingscentrum. Zoals gezegd, moet voor het beoordelen van de eiwitkwaliteit gekeken worden naar twee verschillende aspecten: de samenstelling van eiwit op basis van de (essentiële) aminozuren en de verteringsefficiëntie. Eiwitten uit voeding worden in de vertering afgebroken tot vrije aminozuren. Deze aminozuren worden opgenomen in het lichaam waar ze gebruikt kunnen worden voor spiergroei, de productie van andere eiwitten en verschillende metabole functies. Plantaardige eiwitten bevatten over het algemeen minder essentiële aminozuren en zijn soms minder goed verteerbaar. Wie dierlijke eiwitten en producten wil vervangen door plantaardige zal hier rekening mee moeten houden.

Tabel 1: Bijdrage van melk, rijst en linzen aan de aanbevelingen voor essentiële aminozuren van de FAO. Het limiterende aminozuur is onderstreept. Zie tekst voor verdere uitleg.
Eiwitvervanging
Het vaststellen van de eiwitkwaliteit op basis van aminozuursamenstelling wordt gebaseerd op de limiterende essentiële aminozuren in het voedsel. Voor een eiwit met een suboptimale aminozuursamenstelling zijn één of meerdere aminozuren limiterend en kan maar een gedeelte van het eiwit gebruikt worden voor weefselopbouw. Wat betreft essentiële aminozuren zijn dierlijke eiwitten superieur aan plantaardige. Het is mogelijk om de aminozuursamenstelling van plantaardige producten te verbeteren door verschillende plantaardige producten/ eiwitten te mengen. Dat mengsel moet binnen een en dezelfde maaltijd ingenomen moeten worden, omdat het gebruik van de door het eiwit vrijgekomen aminozuren binnen enkele uren plaatsvindt.
Mengen van eiwitten
Een voorbeeld van het mengen van plantaardige eiwitten is weergeven in tabel 1. In dit voorbeeld is rijsteiwit gemengd met linzeneiwit. Een mengsel van rijsteiwit en linzeneiwit zorgt ervoor dat het limiterende aminozuur lysine in rijst wordt gecompenseerd door linzeneiwit en, omgedraaid, de limiterende zwavelhoudende aminozuren cysteïne en methionine worden gecompenseerd door rijsteiwit. In de tabel is voor elke eiwit het limiterende essentieel aminozuur onderstreept. Het percentage in de tabel staat voor wat het limiterende aminozuur uit 10 gram eiwit levert aan de WHO-aanbevelingen voor aminozuren.(4) Bij rijsteiwit is lysine bijvoorbeeld het limiterende aminozuur. Zo zorgt 10 gram rijsteiwit slechts voor 18,1% van de aanbeveling voor lysine. De onderste rij in de tabel geeft de eiwitkwaliteit weer in percentage van het limiterende essentiële aminozuur van het eiwit of het mengsel. Hieruit kan geconcludeerd worden dat de eiwitkwaliteit van een mengsel van linzen en rijst( eiwit) significant verbeterd wordt. Echter, de kwaliteit van het mengsel komt nog steeds niet overeen met die van melkeiwit. In dit artikel wordt niet in detail ingegaan op eiwitvertering en hiermee is in tabel 1 ook geen rekening gehouden. Op basis van dierstudies is gebleken dat de efficiëntie van vertering van plantaardige eiwitten ook nog eens lager is dan die van dierlijke. (3) Kortom, het is nogal een puzzel om eiwitten van dierlijke oorsprong te vervangen door eiwitten van gelijke kwaliteit van mengsels van plantaardige oorsprong.
Zuivel of sojaproducten?
Wat betreft zuivelvervanging dient vermeld te worden dat de Gezondheidsraad een specifiek gezondheidsvoordeel koppelt aan de consumptie van zuivel. Ze concludeert dat het aannemelijk is dat de consumptie van zuivel samenhangt met een lager risico op darmkanker en dat de consumptie van yoghurt met een lager risico op diabetes(9). Daarom wordt zuivel aanbevolen in de Schijf van Vijf. De Gezondheidsraad heeft ook uitgebreid naar de gezondheidseffecten van soja(producten) gekeken en kwam tot de conclusie dat er te weinig onderzoek gedaan is om hierover uitspraken te doen.
Eiwitkwantiteit
De gemiddelde volwassen Nederlander eet 78 gram eiwit per dag (mannen 88 gram en vrouwen 68 gram), waarvan 61% van dierlijke oorsprong is. Per kilogram lichaamsgewicht is de inname gemiddeld 1,21 gram per dag, terwijl de aanbeveling ligt op 0,8 gram per kg per dag voor volwassenen (Voedselconsumptiepeiling RIVM). Omdat de gemiddelde eiwitinname per Nederlander hoger ligt dan deze aanbeveling, gaat de eiwittransitie-agenda ervan uit dat de eiwitinname met 10-15% verminderd kan worden. Echter, er wordt hierbij geen onderscheid gemaakt tussen verschillende bevolkingsgroepen met verschillende eiwitbehoeften, evenmin als tussen eiwitbronnen. Als je naar de meest recente Voedselconsumptiepeiling (VCP) van het RIVM kijkt, is de eiwitinname bij ouderen gemiddeld lager dan 1 gram per kg en bij vrouwen van 31-50 jaar gemiddeld 0,89 gram per kg per dag. Analyses van het RIVM laten zien dat volwassenen op dagen dat ze geen vlees eten ongeveer 60 gram eiwit per dag binnen krijgen (ongeveer 0,8 gram eiwit per kg lichaamsgewicht per dag).(5) Deze getallen suggereren dat een significant deel van de bevolking een relatief lage eiwitinname heeft. Het is dus van belang om uit te zoeken wat de mogelijke gezondheidsconsequenties zijn van een eiwittransitie- agenda, omdat daarin gepleit wordt voor minder inname van eiwit in combinatie met het stimuleren van de inname van meer plantaardige eiwitten. Met name voor ouderen, zieken en anderen mensen met een lage eiwitinname is dat van groot belang.
Kritische nutriënten
Een eenzijdige kijk op eiwitten vanuit de transitie-agenda leidt tot nog een potentieel probleem. Ons eten bestaat namelijk niet alleen uit eiwitten, maar uit voedingsmiddelen die meer voedingsstoffen bevatten. Zo is vlees onder meer een belangrijke bron van ijzer en zuivel van calcium. Op basis van de voedselconsumptiepeiling blijkt dat dierlijke producten (vlees, zuivel en ei, exclusief vis) verantwoordelijk zijn voor meer dan 20% van de inname bij de gemiddelde Nederlander van:
- Vitamines: A, B1, B2, B3, B6, B12 en D (Figuur 1a). Hierbij is vermeldingswaardig dat vitamine B12 niet van nature in plantaardige producten voorkomt.
- Mineralen: calcium, fosfor, jodium, kalium, magnesium, selenium, (heem) ijzer en zink (figuur 1b).
Een voedseltransitie op basis van alleen eiwitten zou dus grote consequenties kunnen hebben voor de voedselkwaliteit. De voedingsmiddelen in het alternatieve voedingspatroon zouden naast voldoende eiwitkwaliteit en kwantiteit namelijk ook moeten voorzien in voldoende alternatieve bronnen van een groot aantal vitamines en mineralen. Hierbij moet ook rekening gehouden worden met de biobeschikbaarheid van de voedingsstoffen. Alles bij elkaar is dit een grote uitdaging. Bovendien geldt ook nog eens dat de opname-efficiëntie van vitamines en mineralen afhankelijk is van in welke voedingsmiddelen ze zitten. Een voorbeeld hiervan is te vinden op pagina 26 over de effecten van fytaten op de opname van zink.
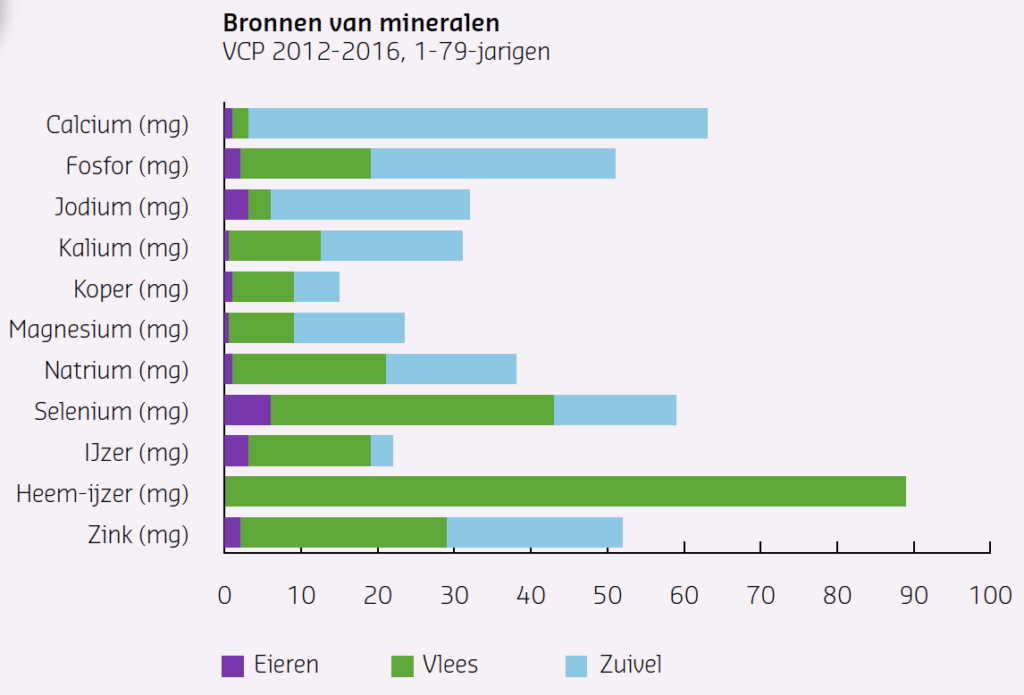
Figuur 1a. Aandeel van eieren, vlees en zuivel aan de inname van van mineralen bij de gemiddelde Nederlander volgens de Voedsel Consumptie Peiling van het RIVM. VCP 2012-2016 1-79 jarigen.
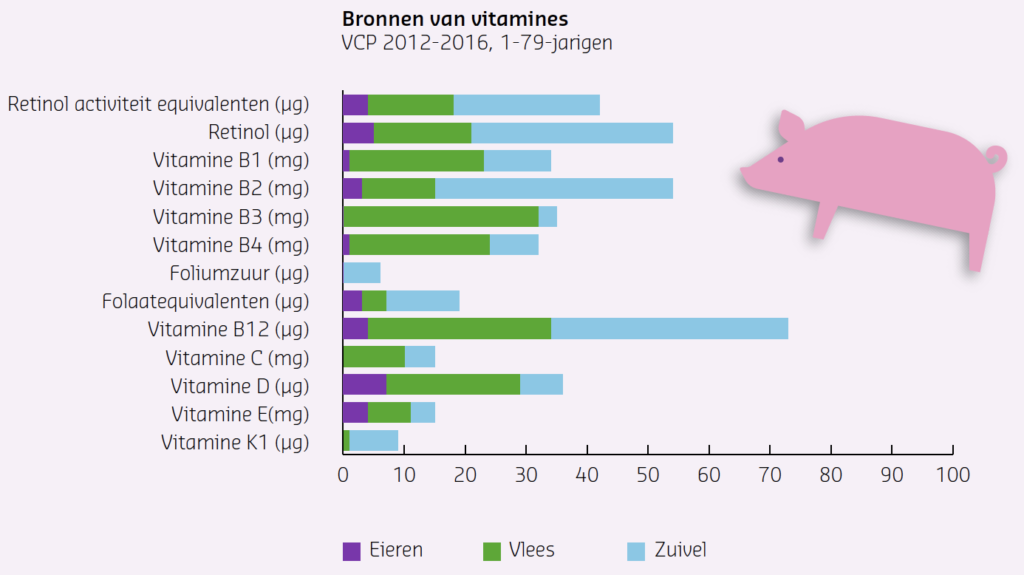
Figuur 1b. Aandeel van eieren, vlees, en zuivel aan de inname van vitaminen bij de gemiddelde Nederlander volgens de Voedsel Consumptie Peiling van het RIVM. VCP 2012-2016 1-79 jarigen.
Plantaardige alternatieven
Met het programma Optimeal® kan berekend worden wat de consequenties zijn op voedingsstoffeninname als dierlijke producten worden vermeden. Het RIVM heeft voorbeeldberekeningen uitgevoerd waarbij dierlijke producten worden vermeden én worden vervangen door alternatieven voor vlees en zuivel zoals die in de supermarkt worden aangeboden. Er zijn twee scenario’s berekend: een 30%- en een 100%-vervanging van dierlijke producten door alternatieve producten. Hierbij is vlees bij het avondeten vervangen door plantaardige alternatieven en zuivel door verrijkte plantaardige drinks. Het RIVM heeft de effecten uitgerekend voor volwassenen en voor kinderen. (7,8)
Het RIVM kwam hierbij tot de volgende conclusies (figuur 2):
- 30% vervanging van dierlijke producten leidt tot een reductie van de CO2-footprint van ongeveer 14%.
- 100% vervanging leidt tot een reductie van 40% van de CO2-footprint.
- Echter, deze vervanging van dierlijke producten door verrijkte plantaardige producten leidt tot te weinig inname van zink, B1, vitamine A en B12 en calcium.
Dit betekent dat in het scenario waarbij consumenten alle vlees en zuivel vervangen door plantaardige ‘alternatieven’ er nog steeds essentiële voedingsstoffen in het gedrang komen. Bovendien zijn producten die als alternatief voor dierlijke producten op de markt worden aangeboden vanuit gezondheidsoogpunt niet automatische even gezond als dierlijke producten (zie kader Zuivel of sojaproducten?).

Figuur 2. Percentage in verandering inname nutriënten na de vervanging van 30% en 100% zuivel en vlees door plantaardige alternatieven. (Toelichting: zie tekst).
Grenzen aan eiwittransitie
Bij een eiwittransitie met als doel verduurzaming van voedselconsumptie kan er niet zomaar van uitgegaan worden dat dit tot een gezond alternatief voedingspatroon leidt. Voedselconsumptie veranderen met een eenzijdige eiwitinsteek zal ertoe leiden dat de kwaliteit van eiwitten afneemt en dat de inname van essentiële voedingsstoffen verandert. In het meest optimistische scenario waarbij vlees en zuivel door alternatieve producten worden vervangen, liggen er nog steeds gevaren voor nutriëntentekorten op de loer. Er zal dus goed gekeken moeten worden naar de consequenties van een dubbele eiwittransitie – vermindering van de eiwitinname én een vervanging van dierlijke door plantaardige eiwitten – voor Nederlanders. Daarbij moet met name gekeken worden naar de gevolgen voor kwetsbare groepen zoals ouderen en zieke mensen, die met het huidige voedingspatroon net wel of net niet de eiwitaanbevelingen halen. Het is wenselijk dat binnen het overheidsbeleid de eiwittransitie- agenda van het ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) wordt geharmoniseerd met de gezondheidsagenda van het ministerie van Volksgezondheid, Welzijn en Sport (VWS). Voor de gezondheidsconsequenties van een eiwittransitie is een belangrijke rol weggelegd voor de Gezondheidsraad.
REFERENTIES
1 www.wateetnederland.nl
2 Transitieteam Biomassa en Voeding, Biomassa & Voedsel, in: economie, T.-a.c. (Ed.) Transitie-agenda circulaite economie, Transitieteam Biomassa en Voeding, 2018.
3 RIVM en Voedingscentrum (2019) Brondocument Naar een meer plantaardig voedingspatroon. 2e herziene druk.
4 Rutherfurd, S.M. et al. (2015) Protein digestibility-corrected amino acid scores and digestible indispensable amino acid scores differentially describe protein quality in growing male rats. J Nutr 145 (2), 372-9.
5 FAO/WHO/UNU (2007) Joint FAO/WHO/UNU Expert Consultation on Protein and Amino Acid Requirements in Human Nutrition (2002 : Geneva, Switzerland), Food and Agriculture Organization of the United Nations, World Health Organization & United Nations University. (2007). Protein and amino acid requirements in human nutrition : report of a joint FAO/WHO/UNU expert consultation. World Health Organization.
6 RIVM (2011) Replacement of meat and dairy by more sustainable protein sources in the Netherlands. RIVM Letter Report 350123001/2011.
7 Seves, S.M. et al. (2017) Are more environmentally sustainable diets with less meat and dairy nutritionally adequate? Public Health Nutr 20 (11), 2050-2062.
8 Temme, E.H., Bakker, H.M.E., Seves, S.M., Verkaik-Kloosterman, J., Dekkers, A.L., van Raaij, J.M.A., Ocké, M.C. (2015) How may a shift towards a more sutainable food consumption pattern affect nutrient intakes of Dutch children? Public Health Nutr 18 (13), 2468- 2478.
9 Gezondheidsraad, Richtlijnen goede voeding, 2015.

 Figuur 1. Voedselfrequentie dierlijke producten ingedeeld naar eetidentiteit (n=1619, GfK-panel Zuivelbarometer mei 2022).
Figuur 1. Voedselfrequentie dierlijke producten ingedeeld naar eetidentiteit (n=1619, GfK-panel Zuivelbarometer mei 2022).

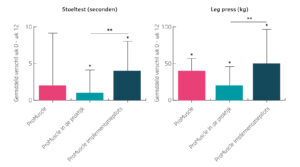
 Dr.ir. Berber Dorhout promoveerde begin dit jaar op het ProMuscle onderzoek met ‘Improving muscle health later in life – The wider benefits of adapting lifestyle interventions’. Nu richt ze zich op de duurzame implementatie van
Dr.ir. Berber Dorhout promoveerde begin dit jaar op het ProMuscle onderzoek met ‘Improving muscle health later in life – The wider benefits of adapting lifestyle interventions’. Nu richt ze zich op de duurzame implementatie van 

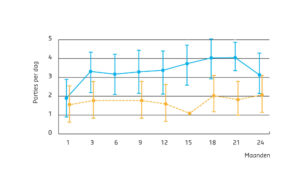
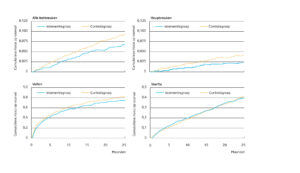
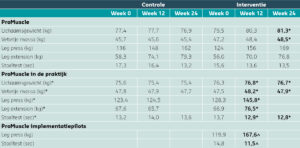 Tabel 1: Overzicht van de resultaten van de verschillende ProMuscle-onderzoeken.2-4. Vetgedrukt is een significant effect (p<0,05). * Significant effect vergeleken met controle (p<0,05). ^ Significant verschil vergeleken met week 0 (p<0,05).
Tabel 1: Overzicht van de resultaten van de verschillende ProMuscle-onderzoeken.2-4. Vetgedrukt is een significant effect (p<0,05). * Significant effect vergeleken met controle (p<0,05). ^ Significant verschil vergeleken met week 0 (p<0,05).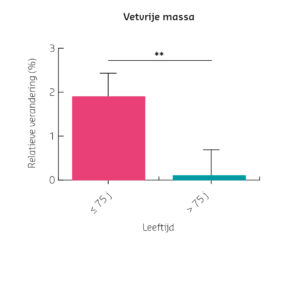

 Bij Feyenoord Academy, de jeugdopleiding van Feyenoord in Rotterdam, worden jonge voetballers opgeleid tot profvoetballer en is er veel aandacht voor voeding. Sportdiëtist Sjoerd Privée: ‘Doel is dat de spelers die klaar zijn voor Feyenoord 1 weten wat ze met voeding kunnen doen om optimaal te presteren.’
Bij Feyenoord Academy, de jeugdopleiding van Feyenoord in Rotterdam, worden jonge voetballers opgeleid tot profvoetballer en is er veel aandacht voor voeding. Sportdiëtist Sjoerd Privée: ‘Doel is dat de spelers die klaar zijn voor Feyenoord 1 weten wat ze met voeding kunnen doen om optimaal te presteren.’


 Interview with Dr. Iuliano about her
Interview with Dr. Iuliano about her 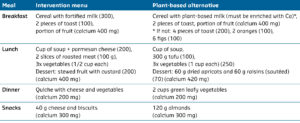

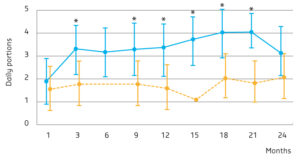
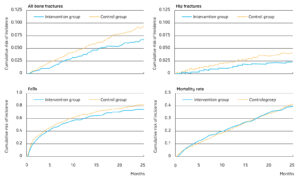
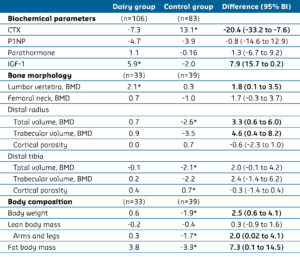
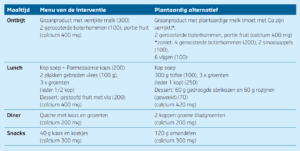
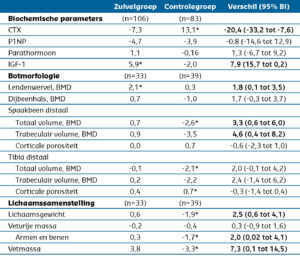
 Tabel 1: Verschillen en overeenkomsten tussen de zuivelgroep en de controlegroep.
Tabel 1: Verschillen en overeenkomsten tussen de zuivelgroep en de controlegroep.