
Ons land heeft een sterke traditie met gezondheidswetenschappelijk cohortonderzoek. Vroegere cohorten brachten de effecten in beeld van voeding en andere risicofactoren op het ontstaan van chronische ziekten en kanker. Die studies vormen, samen met interventiestudies, de basis van ons huidige gezondheidsbeleid. Nieuwere studies met recentere generaties – en dito leefstijl – bieden belangrijke kennis voor toekomstig gezondheidsbeleid. Daarom staat vanaf nu in elk Voeding Magazine een groot Nederlands cohortonderzoek: wie zijn de deelnemers, waarop ligt de focus en welke resultaten zijn er tot nu toe? Deel 1: De Maastricht Studie.
Tekst: Pieter C. Dagnelie (Department of Internal Medicine, CARIM School for Cardiovascular Diseases, Maastricht University), Simone J.P.M. Eussen (Department of Epidemiology, CARIM School for Cardiovascular Diseases, Maastricht University), Stephan Peters en Jolande Valkenburg (Nederlandse Zuivel Organisatie)
Illustratie: Dannes Wegman
Foto’s: Jonathan Vos Photography
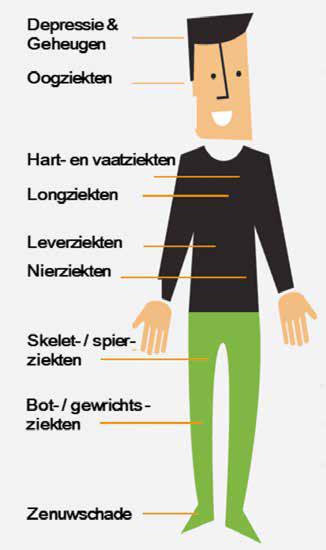
De Maastricht Studie is een observationeel prospectief populatie-gebaseerd cohortonderzoek dat in 2010 is gestart onder de Zuid-Limburgse bevolking. De studie richt zich op Type 2 Diabetes (T2D) en onderzoekt de etiologie (ziekteoorzaken), pathofysiologie (zieke organen), complicaties en comorbiditeiten. Doel van de studie is om mechanismen te ontrafelen achter het ontstaan van klassieke complicaties bij T2D, zoals hart- en vaatziekten, nierproblemen en afwijkingen aan de ogen (retinopathie) en het zenuwstelsel (neuropathie). Daarnaast wordt gekeken naar andere comorbiditeiten van T2D, zoals cognitieve achteruitgang, depressie en gastro-intestinale, spier-, skelet- en respiratoire ziekten. Hoe deze aandoeningen zich verhouden tot de kwaliteit van leven en het gebruik van zorg wordt ook in kaart gebracht.
Cohort
De deelnemers van De Maastricht Studie zijn geworven in de regio Maastricht en Heuvelland (gemeenten Eijsden-Margraten, Meersen en Valkenburg) in de periode 2010-2018 en worden vanaf de werving blijvend gevolgd in de tijd. Het uiteindelijk streven is om ongeveer 10.000 deelnemers in de leeftijd van 40-75 jaar te includeren. De deelnemers met T2D – ongeveer 30% – worden gerekruteerd uit het Regionaal Diabetes Patiënten Register van de regio ‘Maastricht en Heuvelland’. De controlegroep wordt geselecteerd uit de gemeentelijke basisadministratie.
Het uiteindelijk streven is om 10.000 deelnemers te includeren
 Metingen en vragenlijsten
Metingen en vragenlijsten
In het onderzoekscentrum van de Maastricht Studie worden alle deelnemers bij aanvang van de studie gedurende vier halve meetdagen uitgebreid onderzocht (zgn. deep phenotyping). Daarnaast wordt jaarlijks follow-up informatie verzameld over ziekten door middel van vragenlijsten. Speerpunten in de metingen zijn hart en bloedvaten (o.a. echografie, microcirculatie, vaatstijfheid), ogen, brein (MRI), cognitietests en botstelsel (hoog-resolutie extreme CT). Leefstijlfactoren die gemeten worden zijn o.a. voeding (uitgebreide voedselfrequentielijst), lichamelijke activiteit (7-daagse bewegingsmeter) en roken. Daarnaast worden erfelijke eigenschappen, leefomgeving, sociale netwerken en andere sociaaleconomische factoren in kaart gebracht.1
Figuur 1: Ziekten die bij De Maastricht Studie in beeld gebracht worden.
Stand van zaken
De Maastricht Studie is eind 2010 met de werving van deelnemers gestart. De eerste jaren van het onderzoek zijn voornamelijk gericht geweest op de dataverzameling. Inmiddels zijn ruim 7500 deelnemers geïncludeerd en de verwachting is dat de inclusie van deelnemers eind 2019 afgerond kan worden. De eerste analyses worden momenteel uitgevoerd bij de eerste groep van 3450 deelnemers, van wie ongeveer 1000 gediagnosticeerd zijn met T2D. Inmiddels zijn zo’n 70 publicaties in internationale wetenschappelijke tijdschriften en 18 proefschriften over De Maastricht Studie verschenen. Momenteel is een nieuw initiatief in voorbereiding met het doel om vanaf 2020 alle deelnemers op te roepen voor een herhaling van alle metingen, zowel qua leefstijl als fenotypering.
Voedingsonderzoek
De voedselfrequentievragenlijst (FFQ) in De Maastricht Studie is een van de meest uitgebreide vragenlijsten die in epidemiologische studies is gebruikt. De FFQ bevat 101 vragen over voedselconsumptie over het afgelopen jaar, met 23 productgroepen en 253 individuele voedingsmiddelen (items). Daarnaast zijn in de FFQ van De Maastricht Studie aanvullende vragen toegevoegd om de inname van advanced glycation endproducts (AGEs) via de voeding te meten. AGEs ontstaan door chemische verbindingen van suikers en eiwitten of suikers en vetten van bewerkte voedingsmiddelen of bij de bereiding van eten. AGEs in onze voeding kunnen ook terecht komen in het lichaam en worden in verband gebracht met onder andere insulineresistentie en ontstekingsgerelateerde ziekten. De Maastricht Studie is een van de eerste studies ter wereld waarin de epidemiologische relatie tussen de inname van AGEs en relevante uitkomsten nauwkeurig onderzocht kan worden.
Chrono-nutrition
Bij een subpopulatie van De Maastricht Studie wordt ook de timing van voedingsinname (chrono-nutrition) onderzocht. Eerdere studies wijzen erop dat niet alleen wat we eten, maar ook de tijdstippen waarop we eten verband heeft met overgewicht, diabetes en verhoogde bloeddruk. Binnen de Maastricht Studie worden verschillende aspecten van chrono-nutrition in kaart gebracht en gerelateerd aan 24-uurs ritmes van bloedwaarden van glucose, slapen, bewegen, bloeddruk- en hartritmevariabiliteit en aan gedetailleerde fenotypes van metabole, cardiovasculaire en mentale gezondheid. Dankzij alle informatie die wordt verzameld kunnen relaties worden onderzocht tussen specifieke afzonderlijke voedingsstoffen, voedingsmiddelen en voedingspatronen (zowel kwaliteit als timing) en bekende en onbekende oorzaken en gevolgen van type 2 diabetes.1
Resultaten tot nu toe
In de eerste jaren van De Maastricht Studie is veel tijd en energie geïnvesteerd in dataverzameling. Naar verwachting zullen de verzamelde data een schat aan informatie opleveren over de oorzaken en gevolgen T2D. De eerste cross-sectionele analyses (op één tijdstip) laten onder meer de volgende resultaten zien:
Hoe vaak komt (pre)diabetes voor?
Uit de resultaten bij de eerste 3450 deelnemers blijkt, dat ongeveer een derde van de inwoners van Zuid-Limburg T2D of prediabetes heeft. Daarbij blijkt niet alleen T2D, maar ook prediabetes hand in hand te gaan met meetbare veranderingen in bloedvaten, nieren, ogen en hersenen.
Ongeveer een derde van de bewoners van Zuid-Limburg heeft type 2 diabetes of prediabetes
Voeding en betacelfunctie
In de Maastricht Studie wordt door middel van een orale glucosetolerantietest (OGTT met 7 meettijdstippen) niet alleen de insulinegevoeligheid gemeten, maar ook de functie van de pancreas (betacelfunctie). Een eerste proefschrift (L. den Biggelaar, december 2017) geschreven op basis van de eerste 3450 deelnemers in de Maastricht Studie, beschrijft de relatie tussen voeding en glucosemetabolisme. De eerste resultaten laten zien dat een hogere inname van enkelvoudig onverzadigde vetzuren en vezels en een lagere inname van transvetten samenhangen met een betere bètacelfunctie en/of insulinegevoeligheid. De consumptie van kunstmatig gezoete frisdranken bleek samen te hangen met een verminderde bètacelfunctie, terwijl geen relatie tussen de consumptie van suikerhoudende dranken en bètacelfunctie werd gevonden. Er zijn verdere studies nodig om deze resultaten te bevestigen en verder uit te diepen.
Zuivelproducten en (pre)diabetes
De totale inname van zuivelproducten wordt in eerdere epidemiologische studies in verband gebracht met een lager risico op het ontstaan van type 2 diabetes. De FFQ van de Maastricht Studie bevat ongeveer 50 zuivelproducten. Dit biedt de mogelijkheid om de relatie tussen specifieke zuivelproducten en het ontstaan van T2D gedetailleerd te onderzoeken. In cross-sectionele analyses van de eerste 3450 deelnemers van De Maastricht Studie werd gevonden dat een hogere inname van magere en gefermenteerde zuivelproducten, kaas en yoghurt geassocieerd was met een lagere kans op het hebben van prediabetes. Daarnaast hing een hogere inname van totaal zuivel, gefermenteerde zuivel, en yoghurt samen met een lagere kans op het hebben van T2D, terwijl een hogere inname van volvette zuivel samenging met een grotere kans op het hebben van T2D.2
Zitten of bewegen?
Door het volgen van deelnemers met een bewegingsmeter (driedimensionale accelerometer) is het dagelijkse zit- en beweeggedrag (liggen, zitten, staan, lopen) gedetailleerd in kaart gebracht. Uit de eerste cross-sectionele analyses blijkt dat het vervangen van 30 minuten zittijd per dag door staan of stappen geassocieerd is met een lagere kans op het hebben van metabool syndroom, type 2 diabetes, en met een betere tailleomtrek en BMI en met gunstigere waarden van cholesterol, triglyceriden en insulineconcentraties in het bloed.3 De verschillen in activiteit tussen metabool gezonde en ongezonde mensen werden bevestigd in een andere publicatie op basis van de Maastricht Studie.4 Ook bleek in cross-sectionele analyses dat het ‘vervangen’ van zitten door laag-intensief bewegen samenhangt met een gunstiger cardiovasculaire conditie en dat dit effect groter is bij vervanging van zitten door hoog-intensief bewegen.5
Psychosociale factoren en depressie in relatie tot (pre)diabetes
Patiënten met T2D ervaren meer psychische problemen dan mensen met een normale glucosestofwisseling.6 Bij ruim 200 T2D patiënten werd met behulp van de Groningen Intelligentie Test vastgesteld dat patiënten met een lagere verbale intelligentie een grotere kans hebben op de aanwezigheid van diabetescomplicaties.7 Daarnaast blijken verhoogde ontstekingsparameters en een verslechterde endotheelfunctie samen te gaan met een grotere kans op het hebben van depressie.8 Ook afwijkingen in bloeddrukwaarden (zowel verhoogde als verlaagde) waren geassocieerd met verminderde cognitieve functies zoals snelheid van informatieverwerking en het geheugen.9
De onderzoekers

Prof.dr.ir. Pieter C. Dagnelie: ‘Mijn belangrijkste motivatie is, vanuit een breed perspectief bij te dragen aan de oplossing van voedingsgerelateerde problemen waarvoor de samenleving zich geplaatst ziet. Epidemiologisch onderzoek kan hieraan bijdragen door het beter begrijpen van de rol van de voeding in het ontstaan en beloop van ziekten. Voeding heeft een sterk maatschappelijke context, denk bijvoorbeeld aan gezondheidszorg, sociale netwerken, beweging, werkklimaat, biodiversiteit en duurzaamheid.’

Dr.ir. Simone J.P.M. Eussen: ‘Met de inzichten die we opdoen in het voedingsonderzoek binnen de Maastricht Studie hoop ik een steentje bij te kunnen dragen aan de gezondheid van mensen. De Maastricht Studie biedt een unieke kans om te kijken naar relaties tussen aspecten van voeding en uitkomstmaten – bekende en onbekende oorzaken en gevolgen van T2D – die nog nooit eerder zijn onderzocht.’
Structuur en financiering van de Maastricht Studie
De Maastricht Studie is opgezet als breed multidisciplinair initiatief van het Maastricht Universitair Medisch Centrum. Onderzoekers van binnen en buiten Maastricht kunnen een data-aanvraag indienen om met behulp van de gegevens in De Maastricht Studie specifieke vraagstellingen te onderzoeken. In het algemeen wordt hiervoor een vergoeding in geld of ‘in kind’ gevraagd. Elke data-aanvraag wordt beoordeeld door het management team (MT) van De Maastricht Studie, dat op dit moment bestaat uit Prof.dr. C.D.A. Stehouwer, Prof.dr. N.C. Schaper, Prof.dr.ir. P.C. Dagnelie, Dr. M.T. Schram, Dr. R.M.A. Henry, Dr. C.J. van der Kallen, Dr. A. Koster, Dr. M.M.J. van Greevenbroek en Dr. A. Wesselius.
Referenties:
1. Schram et al. Eur J Epidemiol 2014 jun;29(6):439-51 The Maastricht Study: an extensive phenotyping study on determinants of type 2 diabetes, its complications and its comorbidities.
2. Eussen et al. Br J Nutr. 2016 Apr;115(8):1453-61 Consumption of dairy foods in relation to impaired glucose metabolism and type 2 diabetes mellitus: the Maastricht Study
3. Van der Berg et al. Med Sci Sports Exerc. 2017 Jul;49(7):1351-1358 Replacement Effects of Sedentary Time on Metabolic Outcomes: The Maastricht Study
4. De Rooij et al. PLoS One. 2016 May 3;11(5) Physical Activity and Sedentary Behavior in Metabolically Healthy versus Unhealthy Obese and Non-Obese Individuals – The Maastricht Study
5. Van der Velde et al. Med Sci Sports Exerc. 2017 Aug;49(8):1583-1591 Sedentary Behavior, Physical Activity, and Fitness-The Maastricht Study.
6. Van Dooren et al. Brain Behav Immun. 2016 Aug;56:390-6 Associations of low grade inflammation and endothelial dysfunction with depression – The Maastricht Study
7. Spauwen et al. Diabet Med. 2016 Dec;33(12):1632-1639 Lower verbal intelligence is associated with diabetic complications and slower walking speed in people with Type 2 diabetes: the Maastricht Study
8. Van Dooren et al. BMC Psychiatry. 2016 Jan 27;16:17 Psychological and personality factors in type 2 diabetes mellitus, presenting the rationale and exploratory results from The Maastricht Study, a population-based cohort study
9. Spauwen et al. Diabetes Care. 2015 Aug;38(8):1473-80 Both Low and High 24-Hour Diastolic Blood Pressure Are Associated With Worse Cognitive Performance in Type 2 Diabetes: The Maastricht Study
 Wat is een gezond ontbijtje voor mijn kind van 4 jaar? Drinkt m’n baby wel genoeg? En wat doe ik met een kleuter die geen enkele groente lust? Veel ouders en ook diëtisten worstelen met hoe ze kinderen gezond kunnen leren eten. Daarom schreven Manon van Eijsden en Michelle van Roost het boek ‘Wegwijs in de voedingsjungle’.
Wat is een gezond ontbijtje voor mijn kind van 4 jaar? Drinkt m’n baby wel genoeg? En wat doe ik met een kleuter die geen enkele groente lust? Veel ouders en ook diëtisten worstelen met hoe ze kinderen gezond kunnen leren eten. Daarom schreven Manon van Eijsden en Michelle van Roost het boek ‘Wegwijs in de voedingsjungle’.


 Metingen en vragenlijsten
Metingen en vragenlijsten




 Gijs Goossens in een meetopstelling voor indirecte calorimetrie, waarbij de hoeveelheid zuurstof en koolstofdioxide in de in- en uitademingslucht wordt gemeten. Hiermee bepaal je wat het energiegebruik is en welke energiebronnen er worden gebruikt, bijvoorbeeld de hoeveelheid koolhydraten en vetten die worden verbrand onder nuchtere omstandigheden en na inname van een maaltijd.
Gijs Goossens in een meetopstelling voor indirecte calorimetrie, waarbij de hoeveelheid zuurstof en koolstofdioxide in de in- en uitademingslucht wordt gemeten. Hiermee bepaal je wat het energiegebruik is en welke energiebronnen er worden gebruikt, bijvoorbeeld de hoeveelheid koolhydraten en vetten die worden verbrand onder nuchtere omstandigheden en na inname van een maaltijd.
 Staatssecretaris Paul Blokhuis (VWS) heeft aangekondigd dat in het Nationaal Preventieakkoord drie thema’s centraal komen te staan: roken, overgewicht en alcoholgebruik. Het akkoord wordt komende maanden ingevuld met verschillende partijen en zal na de zomer klaar zijn.
Staatssecretaris Paul Blokhuis (VWS) heeft aangekondigd dat in het Nationaal Preventieakkoord drie thema’s centraal komen te staan: roken, overgewicht en alcoholgebruik. Het akkoord wordt komende maanden ingevuld met verschillende partijen en zal na de zomer klaar zijn.
 Tekst: Rob van Berkel
Tekst: Rob van Berkel

 Jong geleerd is oud gedaan. Dat geldt ook en misschien wel juist voor gezond eten. Tegelijkertijd is een kind gezond leren eten één van de moeilijkste opgaves voor jonge ouders. Concreet advies helpt om ouders een gezonde basis te laten leggen voor hun kind.
Jong geleerd is oud gedaan. Dat geldt ook en misschien wel juist voor gezond eten. Tegelijkertijd is een kind gezond leren eten één van de moeilijkste opgaves voor jonge ouders. Concreet advies helpt om ouders een gezonde basis te laten leggen voor hun kind.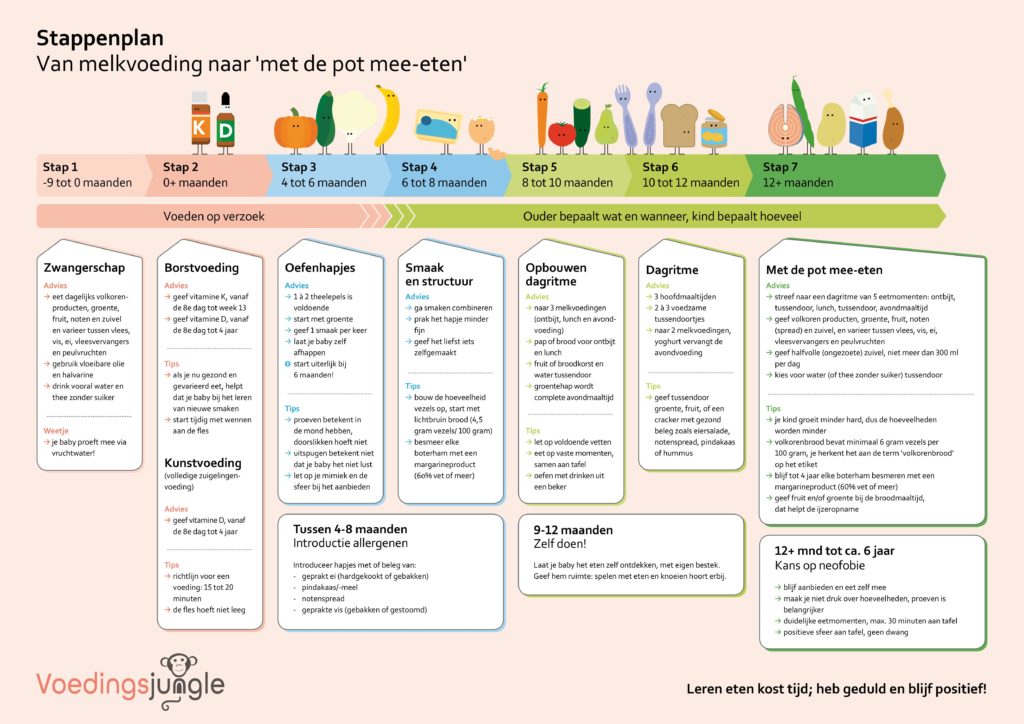
 De auteurs
De auteurs


 Tekst: dr. Jan Steijns (FrieslandCampina Innovation Centre) en dr. Stephan Peters (NZO)
Tekst: dr. Jan Steijns (FrieslandCampina Innovation Centre) en dr. Stephan Peters (NZO)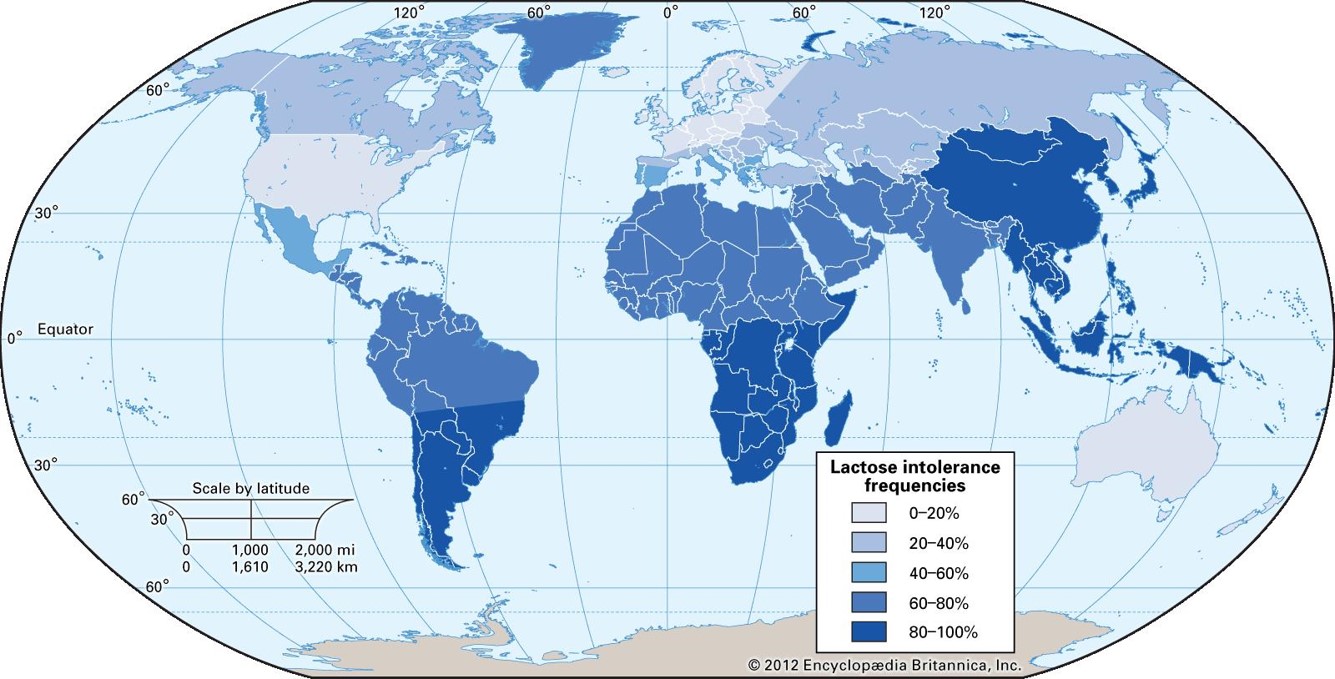
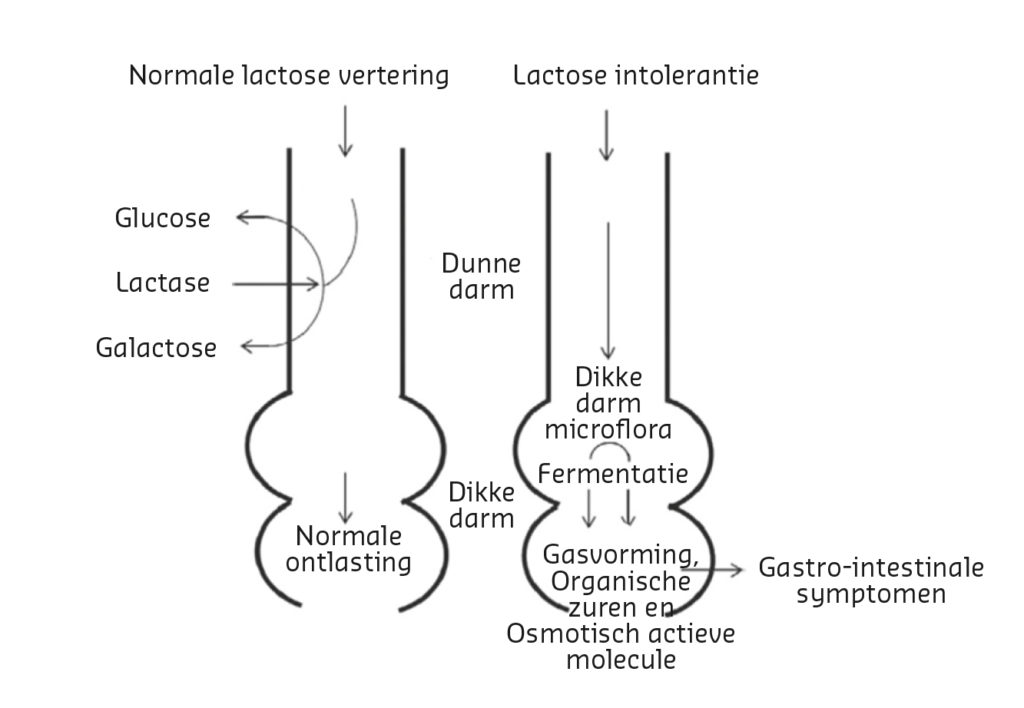 Bij lactose-intolerantie is er niet voldoende van het enzym lactase aanwezig in de dunne darm. Daardoor kan lactose niet worden omgezet in de suikers glucose en galactose. Lactose wordt vervolgens door de darmflora omgezet in organische zuren en osmotisch actieve stoffen. Deze zorgen voor gasvorming en verhogen de kans op vochtuitscheiding en diarree.
Bij lactose-intolerantie is er niet voldoende van het enzym lactase aanwezig in de dunne darm. Daardoor kan lactose niet worden omgezet in de suikers glucose en galactose. Lactose wordt vervolgens door de darmflora omgezet in organische zuren en osmotisch actieve stoffen. Deze zorgen voor gasvorming en verhogen de kans op vochtuitscheiding en diarree.


 Tekst: Sanne Gerards (Maastricht Universiteit)
Tekst: Sanne Gerards (Maastricht Universiteit) Dr. Sanne Gerards is een van de sprekers tijdens het symposium ‘Overgewicht en overgevoeligheid bij kinderen: hoe help je ouders op weg?’ op 8 maart 2018 in Tivoli/Vredenburg in Utrecht.
Dr. Sanne Gerards is een van de sprekers tijdens het symposium ‘Overgewicht en overgevoeligheid bij kinderen: hoe help je ouders op weg?’ op 8 maart 2018 in Tivoli/Vredenburg in Utrecht.